ВИРУСНЫЙ ГЕПАТИТ А
Вирусный гепатит А (ВГА) – общее инфекционное заболевание, вызываемое РНК-содержащим вирусом, с фекально-оральным механизмом передачи, характеризующееся умеренно выраженными симптомами интоксикации (инфекционного токсикоза), нарушением функции печени и доброкачественным течением.
Принимая во внимание рост парентеральных гепатитов, их возможные неблагоприятные исходы длительное время интерес к энтеральным вирусным гепатитам был незаслуженно снижен. Относительно низкая заболеваемость в стране, благоприятный исход, наличие диагностических препаратов и вакцины против гепатита А сделали малопривлекательным данное направление медицинской науки для исследователей. Однако на сегодня ситуация изменилась, энтеральные вирусные гепатиты в настоящее время вновь обоснованно привлекают большое внимание, и прежде всего, такое внимание уделяется ВГА. Регистрация крупных вспышек этой инфекции, утяжеление течение заболевания, привели к осознанию необходимости широкой вакцинации населения. Можно отметить, что научный интерес к этой проблеме возрос не только в России, но и во многих странах мира. Имея в виду эту инфекцию, P. Van Damme отметил, что в последние годы мы стали свидетелями «новой схватки со старой болезнью».
Этиология
ВГА вызывается РНК-содержащим вирусом (НАV), относящимся к группе энтеровирусов, семейству пикорновирусов. Он по-прежнему занимает 1-е место в этиологической структуре ВГ (80-85%). Это небольшая частица сферической формы (по типу икосаэдральной симметрии), без оболочки, размером 26-27 нм, «пустая» или «полная» при электронно-микроскопическом исследовании, содержащая одноцепочечную линейную РНК. В настоящее время выделено 7 генотипов вируса, которые обозначаются римскими цифрами. Генотипы вируса I, II, III и VII вызывают заболевание у человека (в России выделен подтип IА), а генотипы IV, V, VI – у обезьян.
Вирус очень устойчив во внешней среде, сохраняется в течение нескольких месяцев при t – 40С. Погибает при кипячении в течение 5 минут, автоклавировании (t – 1210C) в течение 20 минут, при действии ультрафиолетового облучения в течение 1 минуты, при воздействии формалина (1:4000) в течение 3 суток при температуре 370С, хлором (хлорамин 1 г/л, 200С) в течение 15 минут и обработке дезинфицирующими средствами в течении 4 минут. Относительная устойчивость НАV к дезинфектантам требует особых мер предосторожности при работе с больными гепатитом и их выделениями.
Заболеваемость
ВГА встречается повсеместно во всех регионах земного шара и по уровню заболеваемости занимает 3-е место после ОРВИ и острых кишечных инфекций. Следует отметить, что Российская Федерация (Черноморское побережье Кавказа), страны СНГ (Крым), а также страны Восточной и Южной Европы (Болгария, Турция), традиционно являющиеся курортными зонами для жителей Европейской части России, относятся к регионам с промежуточной эндемичностью по гепатиту А. Страны северной Африки (Египет, Тунис), также являющиеся местами отдыха россиян – высокоэндемичными.
Кривая заболеваемости ВГА в России характерна для неуправляемых инфекций (выраженные подъемы и спады заболеваемости), при которых имеет место феномен «саморегуляции эпидемического процесса». Саморегуляция эпидемического процесса – циклические изменения количества восприимчивых лиц в зависимости от интенсивности инфекционного процесса. При снижении заболеваемости циркуляция вируса в окружающей среде ограничена, снижается иммунная прослойка, накапливается много восприимчивых («горючего материала»), что приводит к вспышке инфекции и подъёму заболеваемости до тех пор, пока большинство не иммунных не переболеет ВГА и не приобретет иммунитет. Затем процесс повторяется.
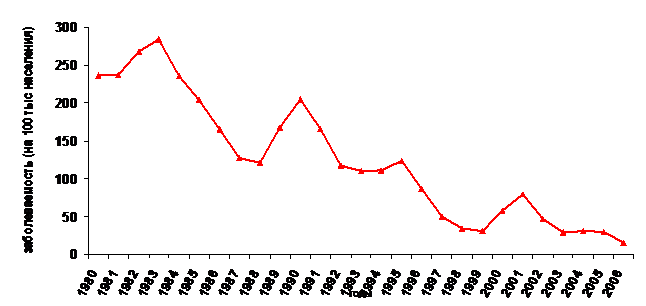
Рис. 1. Заболеваемость ВГА в России
Последний подъем заболеваемости ВГА в нашей стране отмечен в 1999-2001 годах, в 2002-2003 годах наблюдается ярко выраженная тенденция к снижению показателей, причем в 2003 году зафиксирован самый низкий показатель заболеваемости – 28,4 на 100000 населения (рис. 1). Данное значение может быть расценено как низкое только в условиях РФ, так как показатель заболеваемости остается примерно в 5 раз выше, чем в развитых странах Западной Европы и Северной Америки.
Для ВГА характерна цикличность эпидемического процесса, с подъемом заболеваемости каждые 8-10 лет. Поскольку в предшествующий период времени в стране не применялись специальные меры по профилактике ВГА, можно предположить, что мы находимся сейчас в преддверии нового повышения заболеваемости.
Одним из важнейших показателей для оценки эпидемической ситуации по ВГА на территории является повозрастная заболеваемость. ВГА – хорошо известный и наиболее изученный представитель группы гепатитов, заслуженно относят к детским инфекциям. Распространенность ВГА в разных возрастных группах зависит от интенсивности циркуляции возбудителя. Чем выше заболеваемость населения, тем больше в ней доля детей, и, напротив, в регионах с умеренной и низкой циркуляцией человек до 20-40 лет может не столкнуться с этой инфекцией и не иметь к ней антител.
В России в разные годы дети традиционно составляли от 60 до 80% всех заболевших, причем преимущественно болели дети 3-10 лет. Дети первого года жизни болеют очень редко, поскольку получают транспланцентарно антитела от матери, исчезающие к 8-12-му месяцу жизни. Кривая заболеваемости ВГА среди детей в России схожа с общей кривой заболеваемости и также характерна для неуправляемых инфекций, с выраженными подъемами и спадами заболеваемости. В настоящее время наблюдается ярко выраженная тенденция к снижению показателей заболеваемости ВГА среди детей. В 2003 году зафиксирован самый низкий показатель заболеваемости – 62,4 на 100000 населения. Это объясняется многими причинами, в частности уменьшением числа детей вообще, а также детей, посещающих детские коллективы. В то же время для РФ характерна крайняя гетерогенность территорий по заболеваемости ВГА. Отдельные территории на фоне общего относительного «благополучия» демонстрируют высокие показатели детской заболеваемости.
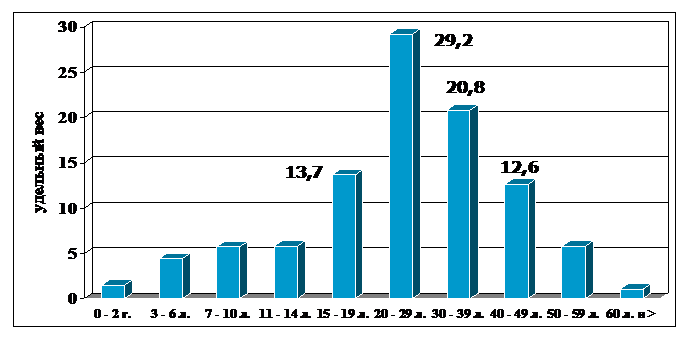
Рис. 2. Возрастная структура больных ВГА
В последние годы на фоне значительного снижения заболеваемости возрастной состав больных сдвинулся в сторону подростков, лиц молодого и зрелого возраста (рис.2).
Эпидемиология
Источник инфекции – больной человек, чаще атипичными формами болезни. Больной с типичной формой наиболее заразен с конца инкубационного и в течение всего преджелтушного периода. С появлением желтухи вирус постепенно исчезает из кала и через 4-5 дней обнаруживается в фекалиях лишь в единичных случаях. В крови вирус определяется в течение 2-10 суток до появления первых признаков болезни и также исчезает в первые дни желтушного периода. В окружающую среду выделяется с фекалиями.
ВГА – по сути, кишечная инфекция с преимущественно фекально-оральным механизмом передачи, который реализуется в основном контактным путем в коллективах и семьях. Нередки пищевой и водный пути заражения. Через плаценту вирус не проникает.
Характерна осенне-зимняя сезонность, с повышением заболеваемости в сентябре – ноябре месяцах.
Восприимчивость к НАV чрезвычайно высокая. Индекс контагиозности у детей колеблется от 0,2 до 0,8. После перенесенного ВГА формируется стойкий пожизненный иммунитет. У взрослых антитела к вирусу гепатита А выявляются в 70-80% случаев.
Патогенез
Входными воротами для возбудителя является пищеварительный тракт. Вирус НАV со слюной, пищевыми массами или водой проникает в желудок и тонкую кишку, оттуда – в портальный кровоток. С кровью через систему воротной вены, вирус достигает печеночных клеток, связывается с поверхностными рецепторами гепатоцитов и перемещается в цитоплазму, где происходит его размножение. Повреждение гепатоцитов обусловлено прямым цитопатическим действием вируса, с развитием цитолиза. Взаимодействуя с мембранами клетки, НАV инициирует активацию процесса перекисного окисления липидов, что ведет к дезорганизации липидов в гидрофобном слое биомембран, появлению в них «шунтов» («дыр») и повышению их проницаемости. В связи с развитием цитолиза в сыворотке крови повышается содержание печеночно-клеточных ферментов различной локализации, нарушаются все виды обмена, страдает способность синтезировать альбумин, факторы свертывания, витамины, экскретировать связанный билирубин («синдром клеточной регургитации»). Изменение свойств биомембран сопровождается нарушением функции калий-натриевого насоса, что приводит к замене внутриклеточных ионов калия ионами натрия и препятствует нормальному течению окислительного фосфорилирования, способствует развитию внутриклеточного ацидоза. Сдвиг внутриклеточной рН в кислую сторону активирует кислые гидролазы, что приводит к гидролизу некротизированных печеночных клеток и освобождению белковых комплексов, выступающих в роли аутоантител, и, наряду с вирусом, стимулирует Т- и В-системы иммунитета. Активируются гиперсенсибилизированные клетки-киллеры, нарастает титр специфических антител, способных атаковать вирусные антигены, фиксированные на печеночных клетках. Вместе с тем, механизмы аутоагрессии при ВГА в полной мере не реализуются, поэтому тяжелые формы при этом гепатите встречаются редко. Вирус обладает высокой иммуногенностью, быстрый иммунный ответ блокирует репликацию вируса, ограничивает его распространение на незараженные гепатоциты, что приводит к выздоровлению.
Антитела в сыворотке крови появляются еще до первых клинических проявлений болезни и увеличения активности трансаминаз. В конце острого периода болезни содержание сывороточных антител достигает максимума и сохраняется на таком уровне в течение 2-3 мес. Антитела класса IgM определяются в крови в течение 3-6 мес, а антитела класса IgG – сохраняются пожизненно.
Секреторные антитела к вирусу гепатита А представлены IgA и называются копроантителами. Копроантитела присутствуют в кишечнике с первых дней желтушного периода и, очевидно, играют важную роль в элиминации вируса. Возможно, с ними связана иммунологическая резистентность кишечника при повторном инфицировании вирусом НАV. Постинфекционный иммунитет при ВГА пожизненный. Формирования хронического процесса в исходе заболевания не возникает.
Патоморфология. Патоморфологические изменения при ВГА возникают во всех тканевых компонентах печени: паренхиме, соединительнотканной строме, ретикулоэндотелии, желчевыводящих путях. Степень поражения органа может варьировать от незначительных дистрофических и некротических изменений в эпителиальной ткани дольки при легких до более выраженных очаговых некрозов печеночной паренхимы при среднетяжелых и тяжелых формах заболевания. Распространенных некрозов печеночной паренхимы и, тем более, массивного некроза печени при ВГА не бывает.
Поражение органа начинается за несколько дней до появления первых симптомов заболевания. При этом происходит активация и размножение купферовских клеток, мононуклеарная инфильтрация преимущественно по ходу портальных трактов. В гепатоцитах увеличиваются ядрышки, возникают многочисленные митозы и появляются белковые дистрофические изменения.
На высоте клинических проявлений нарастают явления баллонной дистрофии и появляются рассеянные некрозы гепатоцитов. Последние подвергаются аутолитическому распаду или могут мумифицироваться, превращаясь в эозинофильные тельца, сходные с тельцами Каунсильмена. В зонах рассеянных некрозов возникает клеточная лимфогистиоцитарная инфильтрация, что наряду с усилением воспалительных инфильтратов по ходу портальных трактов нарушает структуру печеночной паренхимы, вызывая легкую дискомплексацию ее балочного строения.
Одновременно с процессами дистрофии и некробиоза идет регенерация. Патологический процесс обычно завершается к концу 2-3-го месяца полным восстановлением структуры и функции.
Классификация
В настоящее время используется клиническая классификация ВГА, предложенная Н.И.Нисевич, В.Ф.Учайкиным (1990) (табл.2.1).
Клиника
ВГА существует в манифестной и бессимптомной формах. К манифестным формам относят наиболее часто диагностируемые желтушная и обычно остающаяся «за кадром» безжелтушная форма, которая встречается в 10-20 раз чаще желтушной. Но обе они представляют собой лишь видимую часть айсберга, а его невидимую и наибольшую часть являют так называемая субклиническая и инаппарантная. Именно эти бессимптомные формы и обеспечивают так называемую бытовую иммунизацию к определенному возрасту в зависимости от эндемичности региона.
Как всякая инфекция, ВГА проходит такие обязательные фазы развития, как: инкубация, продрома (преджелтушный период), разгар (желтушный период), постжелтушный (период ранней реконвалесценции) и восстановительный периоды.
Инкубационный период длится от 2-х недель до 1,5 мес. Однако, собирая эпиданамнез, на эти сроки можно ориентироваться только при прямом контакте с известным источником, например, в семье. При вспышке в коллективе (особенно при недостаточном обследовании окружения) весьма вероятны вторичные контакты с не выявленными больными атипичными (стертыми, безжелтушными, инаппарантными) формами. В этих случаях заболевание «неожиданно» развивается уже после снятия карантина, т.е. по прошествии
Таблица 2.1.
Классификация ВГА
| Тип
| Форма тяжести
| Течение
|
| по продолжительности
| по характеру
|
| Типичная
Атипичная:
ü стертая
ü безжелтушная
ü субклиническая
иннапарнтная
| Легкая
Среднетяжелая
Тяжелая
| Острое
Затяжное
| ü Гладкое без обострений;
ü С обострениями;
ü С осложнениями со стороны желчевыводящих путей;
ü С интеркуррентными заболеваниями.
|
максимальных сроков инкубации, сигнализируя о продолжающейся циркуляции возбудителя и неэффективности предпринятых мер профилактики. В связи с этим заподозрить и исключить ВГА следует при заболевании человека, находившегося в очаге инфекции 3-4 и более месяцев назад.
Преджелтушный период
Клиническая картина ВГАхорошо известна. Однако в отсутствие (или без учета!) эпиданамнеза установить диагноз бывает непросто. Начало, как правило, острое, обозначенное с подъема температуры тела до 37,50 – 390С, небольших катаральных явлений, что часто служит основанием для постановки дежурного диагноза ОРЗ. Однако уже в этот период внимательный врач может обнаружить увеличение печени (у детей оно происходит значительно чаще и раньше, чем у взрослых, и тем выраженнее, чем младше ребенок). Печень имеет вид «надутого мяча» с преимущественным увеличением левой доли.
Подъем температуры продолжается не более 1-2-х, максимум 3-х дней. Однако с ее нормализацией состояние больного не улучшается, что коренным образом отличает преджелтушный период ВГА от ОРЗ. Больной вял, сонлив, отмечает необъяснимую слабость. Выраженность этих явлений – от незначительной до полной апатии и адинамии.
Важнейший признак ВГА – снижение аппетита до полной анорексии и отвращение к виду и запаху пищи. Появляется тошнота и рвота. Рвота обычно нечастая, не многократная как при кишечной инфекции, но упорная, 1-2 раза в день. Абдоминальный синдром проявляется чаще всего тупыми болями и тяжестью в правом подреберье, изредка – возможны острые боли, стимулирующие аппендицит. Также в отличие от кишечных инфекций для ВГА характерна не диарея, а напротив, имеет место задержка стула. Знаменует конец преджелтушного периода (в случае развития типичной формы) появление темной мочи и осветление стула. Однако эти симптомы могут оставаться кратковременными и незамеченными, длительность преджелтушного периода обычно от 3 до 8 дней.
Желтушный период начинается с появления желтухи: сначала склер, затем и кожи. Именно на этом этапе обычно ставится диагноз, и больные госпитализируются, хотя основной период заразительности к этому времени уже позади. Желтуха при ВГА нарастает быстро, острым пиком, за 1-2 дня достигая максимума (в отличие от ВГВ, при котором желтуха может нарастать в течение 2-3 недель). Отличием ВГА является также то, что с появлением желтухи состояние больного быстро улучшается, уходит интоксикация, диспепсические и абдоминальные симптомы.
Увеличение печени также достигает максимума (2-5 см из-под края ребер), появляется болезненность при ее пальпации, легкий «дефанс» в области правого подреберья. Примерно у половины больных при тщательном поиске пальпаторно обнаруживается небольшое по величине и плотности увеличение селезенки.
Желтушный период продолжается 1-2 недели, сменяясь таким же по длительности постжелтушным периодом (периодом ранней реконвалесценции), в течение которого происходит быстрый «уход» всех основных симптомов, кроме размеров печени. Последние нормализуются медленно на протяжении 2-х мес уже в периоде поздней реконвалесценции. Полное восстановление размеров и функции печени, а также состояния организма происходит не ранее 4-6 мес от начала болезни.
Диагностика ВГА
Прежде всего, опирается на клиническую картину и эпидемиологический анамнез. Однако окончательный диагноз может быть поставлен только с привлечением лабораторных исследований.
При исследовании биохимических проб – это, прежде всего, трансаминазы (АлАТ, АсАТ), многократное повышение активности которых происходит с конца инкубации и продолжается весь период заболевания, являясь главным показателем наличия гепатита, его активности и течения. Повышение уровня билирубина происходит только при желтушной форме, повышаются обе его фракции, но с преобладанием связанной (прямой). Уровень билирубина является косвенным показателем тяжести ВГА (в дополнение к основному показателю – интоксикации, а также степени падения уровня протромбина). Увеличение тимоловой пробы характерно именно для ВГА (в отличие от ВГВ и ВГС) и поэтому чаще встречается у детей. Однако биохимические пробы, отражая собственно синдром гепатита, не могут дать представления о его этиологии.
Этиологический диагноз в настоящее время может и должен базироваться на выявлении специфических маркеров.
Специфическая диагностика ВГА
Выделение вируса гепатита А со стулом начинается в конце инкубационного периода. Максимальное выделение вируса с калом наблюдается в период развития клинических симптомов, которые свидетельствуют о наступлении острой фазы заболевания. Затем интенсивность выделения вируса с калом быстро уменьшается. Во многих случаях через 1 неделю после развития клинической симптоматики вирус в кале уже не обнаруживается. Период виремии обычно кратковременен, однако в некоторых случаях он может длиться целую неделю после развития клинической картины.
Общепринятым является обнаружение в сыворотке крови методом ИФА анти-НАV IgM, представляющих собой первичные антитела класса IgM к вирусу гепатита А. Они появляются в крови заболевшего уже в конце инкубационного периода и сохраняются до 2-3 мес, являясь надежным критерием постановки диагноза и золотым стандартом лабораторной диагностики этой инфекции.
Примерно с середины желтушного периода вырабатываются «поздние» антитела IgG (анти-HAV IgG), которые сохраняются у переболевших пожизненно. Они служат надежным критерием перенесенной инфекции и залогом невосприимчивости к повторному заражению.
Определение РНК HAV методом ПЦР может быть обнаружена у всех пациентов в преджелтушном периоде, у части больных она сохраняется в крови на протяжении 2-3 недель. Но в каждодневной практике используется редко, также как и определение вируса гепатита А в фекалиях.
Тяжесть ВГА может быть различной. У детей преобладают легкие и среднетяжелые, а также атипичные формы заболевания. Форма тяжести типичных форм ВГА оценивается в разгар заболевания по степени выраженности симптомов общей интоксикации, желтухи и результатов биохимических исследований (табл. 2.2.).
Главным отличительным признаком безжелтушной формы ВГА является отсутствие желтушной окраски кожи и слизистых оболочек в разгар болезни. В начале заболевания наблюдается кратковременное повышение температуры тела, снижение аппетита, вялость, слабость, тошнота. Ведущими признаками являются гепатомегалия, уплотнение и болезненность печени. В сыворотке крови повышается активность печеночно-клеточных ферментов, увеличиваются показатели тимоловой пробы, содержание β-липопротеидов.
При стертой форме симптомы преджелтушного периода выражены слабо. Непостоянными признаками являются повышение температуры тела, вялость, слабость, снижение аппетита. Желтушность кожного покрова и слизистых оболочек обычно незначительно выражена и сочетается с умеренной гепатомегалией. Ахолия и холурия кратковременны. Однако диагноз всегда подтверждается результатами биохимического анализа крови и определением серологических маркеров ВГА.
Субклиническая и инаппарантная формы, как правило, выявляются в очаге ВГА. Ввиду отсутствия клинических проявлений ключевым моментом в их диагностике являются результаты биохимических и серологических исследований.
Таблица 2.2.
Критерии тяжести ВГА
| Критерий
| Легкая форма
(50-60%)
| Среднетяжелая форма (30-40%)
| Тяжелая форма (1-3%)
|
| Лихорадка
| Кратковременная, чаще субфебрильная
| Фебрильная, кратковременная
| Фебрильная кратковременная
|
| Интоксикация
| Слабо выражена
| Умеренно выражена
| Резко выражена, с появлением желтухи нарастает
|
| Желтуха
| Умеренная
| От умеренно выраженной до значительной
| Ярко выражена
|
| Гепатомегалия
| 2-3 см ниже края реберной дуги
| 5 см ниже края реберной дуги
| Резко выражена, сочетается со спленомегалией
|
| Длительность желтушного периода
| 7-10 дней
| 10-14 дней
| 14-21 день
|
| Содержание общего билирубина
| не > 85 мкмоль/л
| 85-150 мкмоль/л
| >150-250 мкмоль/л
|
| Свободная фракция билирубина
| ↑
(1,5-2 нормы)
| ↑
(1,5-2 нормы)
| ↑
(5-10 норм)
|
| Активность АлАТ и АсАТ
| ↑ до 5 норм
| ↑ до 8-10 норм
| ↑ > 10-25 норм
|
| Фруктозо-1-фосфатальдолаза
| ↑в 11 раз
| ↑ в 18 раз
| ↑ в 24 раза
|
| Протромбиновый индекс
| На границе нормы
| ↓ до 60-70%
| ↓ до 50-60%
|
| Сулемовая проба
| Норма
| Возможно снижение до 1,7 ед.
| Снижена до 1,4 ед.
|
Холестатическая форма ВГА встречается у 2,5-10% больных. При этом в клинической картине заболевания доминируют симптомы механической желтухи. Признаки холестаза могут возникать при любой форме тяжести инфекции, но наиболее часто развиваются у пациентов с ожирением, аллергической настроенностью и у находящихся в периоде полового созревания подростков, особенно на фоне предшествовавшей нарко- и токсикомании. Ведущими признаками холестатической формы являются:
- длительная желтуха (до 30 и более дней);
- зеленоватый или шафрановый оттенок кожи;
- кожный зуд;
- слабо выраженные симптомы интоксикации;
- незначительная гепатомегалия;
- ахолия, холурия;
- высокое содержание общего билирубина в крови, преимущественно за счет прямой фракции;
- высокое содержание общего холестерина, β-липопротеидов;
- высокая активность щелочной фосфатазы;
- небольшое или умеренное повышение активности АлАТ и АсАТ.
При ВГА в 90% случаев отмечается полное выздоровление, в 10% - выздоровление с остаточными явлениями, которые проходят в течение 6-12 мес). ВГА не связан с развитием хронического гепатита, однако следует отрешиться от распространенного в последнее время «облегченного» отношения к этой инфекции. Необходимо помнить, что это вирусное поражение печени, при котором период поздней реконвалесценции может затягиваться до 6-8 мес и более (затяжная реконвалесценция), протекать волнообразно с ферментативными или даже клиническими обострениями, сопровождаться выраженным астеническим синдромом, функциональными расстройствами желудочно-кишечного тракта, дисхолией. ВГА может способствовать проявлению синдрома Жильбера, инициировать некоторые аутоиммунные заболевания, в частности аутоиммунный гепатит. Наслоившись на другие вирусные гепатиты (В, С, D) и хронические поражения печени ВГА резко ухудшает их течение.
ВИРУСНЫЙ ГЕПАТИТ Е (ВГЕ)
Общее инфекционное заболевание, вызываемое РНК-содержащим вирусом, с преимущественно водным путем передачи, характеризующееся симптомами интоксикации и нарушением функций печени.
Этиология.
Вирус гепатита Е (НЕV) – сравнительно небольшая вирусоподобная частица сферической формы с диаметром 26-34 нм, относится к семейству Caliciviridae, роду Hepevirus, содержит односпиральную РНК, не имеет антигенного родства с НАV.
Эпидемиология
До недавнего времени ВГЕ относился к антропонозным инфекциям с фекально-оральным механизмом передачи. Однако в последние годы появились данные, раскрывающие роль животных в инфицировании человека. Так, установлено, что среди домашних свиней и кур частота выявления анти-ВГЕ может достигать 20,7% и 18,3% соответственно. Это указывает на принадлежность ВГЕ к группе зоонозов.
Основной путь передачи - преимущественно водный. Вместе с тем возможно заражение при употреблении инфицированной пищи. Контактно-бытовой путь передачи для ВГЕ не характерен, поскольку концентрация вируса в фекалиях больных значительно меньше, чем у пациентов с ВГА.
Заболеваемость. Наибольшее число заболеваний ВГЕ регистрируется в Юго-Восточной Азии, Средней Азии, Индии, Центральной Америке, где нередко возникают обширные водные вспышки. В тропических странах подъем заболеваемости совпадает с сезоном дождей, в Средней Азии – с осенне-зимним периодом. На Европейской части территории России ВГЕ носит преимущественно завозной характер.
Восприимчивость всеобщая, но чаще (70%) болеют взрослые, преимущественно лица до 30 лет. Дети среди заболевших составляют не более 30%. Редкость заболеваний ВГЕ в возрастной группе 5-10 лет объясняют относительно меньшей инфекционностью НЕV и более высокой пороговой инфицирующей дозой.
После перенесенной инфекции формируется стойкий иммунитет.
Считается, что ВГЕ протекает тяжелее по сравнению с ВГА. Особенно часто тяжелые формы заболевания наблюдаются у беременных и кормящих женщин, среди которых летальность может достичь 20-40%. В то же время у иных контингентов больных показатель летальности не превышает 1%.
Патогенез ВГЕ подробно не изучен. Полагают, что по своей сути он не отличается от такового при ВГА.
Из желудочно-кишечного тракта НЕV с портальной кровью проникает в гепатоциты. При этом, по-видимому, развивается прямой вирусный цитолиз, тогда как иммунологические механизмы существенной роли не играют. Однако образующиеся антитела связывают вирусные частицы и блокируют инфекционный процесс. До настоящего времени остаются неясными механизмы формирования тяжелых и фульминантных форм ВГЕ у беременных. При этом допускается возможность образования особовирулентного мутанта НЕV, вызывающего у беременных женщин извращение иммунного ответа.
Патоморфология. Морфологические исследования биоптатов печени больных ВГЕ свидетельствует о том, что выявленные патологические изменения принципиально не отличаются от таковых при ВГА. Так, некробиотический процесс ограничивается развитием фокального или пятнистого некроза печени, тогда как основная масса гепатоцитов не повреждается. Фульминантные формы у беременных характеризуются наличием обширных мостовидных, субмассивных или массивных некрозов печени.
Классификация. В настоящее время единой общепринятой классификации острого ВГЕ нет, поэтому при оформлении диагноза следует пользоваться принципами классификации Колтыпина, указывая тип, форму тяжести и характер течения заболевания.
Клиника. Инкубационный период при ВГЕ колеблется от 10 до 50 дней с максимальной продолжительностью до 7 недель.
Клинические проявления ВГЕ у большинства больных не имеют каких-либо характерных особенностей по сравнению с другими вирусными гепатитами. Так, начало болезни может быть как острым, так и постепенным. Регистрируются желтушные и безжелтушные формы.
Преджелтушный период обычно четко прослеживается, длится от 1 до 10 суток, но может и отсутствовать. Как правило, он протекает по диспепсическому типу, наблюдается снижение аппетита, тошнота, рвота, боли в животе, артралгии. Лихорадка непостоянна и наблюдается лишь у 15% больных. К моменту появления желтухи развиваются гепатомегалия, ахолия, холурия.
Желтуха нарастает постепенно в течение 2-3 суток и сохраняется 2-3 недели. Ее появление не сопровождается уменьшением симптомов интоксикации и улучшением общего состояния. Общеинфекционные симптомы, диспепсические нарушения, боли в правом подреберье сохраняются в течение нескольких дней желтушного периода. Возможно формирование холестатических вариантов заболевания. Общеинфекционные симптомы кратковременны и слабо выражены.
При параклиническом обследовании обнаруживается увеличение содержания билирубина в 2-10 раз (преимущественно за счет прямой фракции), повышение активности АлАТ и АсАТ, тимоловая проба – в норме, или незначительно повышена (1,5 – 2 раза). Характерно снижение сулемовой пробы.
Преобладают атипичные и легкие формы болезни. Вместе с тем избирательная тяжесть течения болезни с летальным исходом наблюдается у беременных женщин, особенно в поздние сроки беременности, родильниц и кормящих матерей. При этом заболевание протекает по фульминантному типу с развитием массивного некроза печени и гепатоцеребральной недостаточности. Роды у больных женщин сопровождаются массивными кровотечениями (носовые, маточные, желудочные, кишечные, легочные), которые возникают в результате развития ДВС-синдрома и острой почечной недостаточности. Характерна гемоглобинурия, которая развивается вследствие гемолиза эритроцитов и является одним из критериев тяжести ВГЕ. Доля поврежденных эритроцитов колеблется до 5%, а в терминальной стадии может достигать 50%.
Врожденный гепатит Е
ВГЕ как внутриутробная инфекция наиболее часто возникает при заражении беременной в третьем триместре беременности. Отмечают повышенную частоту выкидышей и внутриутробную гибель плода. Смерть новорожденных часто возникает на первой неделе жизни из-за тяжелых метаболических нарушений, обусловленных поражением печени матери.
Течение ВГЕ (по длительности) чаще острое, реже затяжное.
Опорно-диагностические признаки ВГЕ:
ü эпидемиологический анамнез (нахождение за 2-8 недель до начала болезни в эндемичных по ВГЕ регионах (страны Азии, Африки, республики Средней Азии – Туркмения, Таджикистан, Узбекистан);
ü водный путь заражения;
ü постепенное начало болезни;
ü астеновегетативный синдром;
ü диспепсический синдром;
ü интоксикация с появлением желтухи не исчезает;
ü длительное увеличение размеров печени;
ü высокий процент тяжелых и фульминантных форм у беременных, рожениц, родильниц и кормящих матерей;
Специфическая диагностика ВГЕ сводится к обнаружению в крови а нти-HEV IgМ, которые появляются на 10-12 день болезни и циркулируют 1-2 месяца. Затем появляются а нти-HEV IgG, определение которых имеет значение для диагностики паст-инфекции.
Антигены НЕV могут быть обнаружены в фекалиях и биоптатах печени.
РНК НЕV выявляется в крови с конца инкубационного периода и в стадии продромы.








